L’image comme source sémiotique en réadaptation médicale
1. Une connaissance nouvelle : le handicap et la réadaptation
Le « handicap » et la réadaptation sont des pratiques de fait très anciennes mais leur conceptualisation est une actualité récente.
1.1. Les raisons de la moindre connaissance des « handicaps »
1) Le champ de recherche académique sur le « handicap » est récent. L’intérêt du monde sanitaire pour les soins du corps handicapé a un siècle environ, mais c’est déjà une histoire. Sur le plan académique cette spécialité médicale sera intégrée aux universités dans les années 50 de façon quasi synchrone dans tous les pays de culture européenne. La survie en nombre de ceux dont le corps a été sévèrement altéré est un phénomène récent pour les sociétés et les professionnels de santé, et l’avènement de la réadaptation est aussi lié aux progrès médicaux et à une plus fréquente survie après des lésions sévères. Un point important est la très forte visibilité sociale via la terminologie générique des « personnes handicapées », et de la rééducation alors que la recherche professionnelle est au contraire modeste.
2) Si la maladie bénéficie d’une ontologie, d’un référentiel partagé et attesté, rien de comparable n’existe pour le « handicap ». Le handicap représente un discours du corps qui s’éteint dès que le corps cesse de fonctionner, partiellement comme dans le sommeil ou plus définitivement lors du décès. Si l’autopsie peut dire la maladie, elle ne peut se prononcer sur le « handicap ». Le manque de matériaux objectivables est lié au champ en question : un corps en fonction avec ses formes qui produit un discours variable selon les situations, les moments.
3) La définition du terme « handicap » est multiple, chose courante dans la langue ordinaire, mais cette incertitude est transposée vers le champ professionnel avec des débats non pas conceptuels ou terminologiques mais lexicologiques. Dans ce champ des soins, la terminologie est flottante et de fait nous sommes dans un registre lexicologique où le sens des mots reste très dépendant de chaque contexte d’utilisation et de la situation d’énonciation. On peut s’interroger pour savoir si cet usage lexicologique plutôt que terminologique se fait par défaut ou par essence. Le flou de la lexicologie liée au « handicap » avec sa sémantique mouvante est-il nécessaire au fonctionnement de ce champ conceptuel, où n’est-ce qu’un défaut de terminologie.
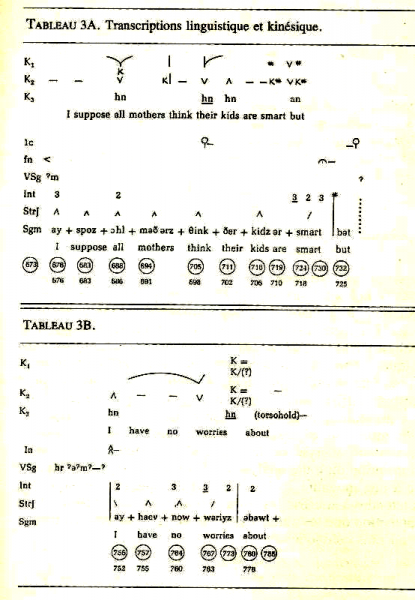
4) La sémiologie des handicaps à décrire ne renvoie pas à des données objectivables, consensuelles chez les professionnels mais au seul discours du corps. Ce discours peut bénéficier de deux niveaux d’analyse : celui du plan du contenu, du champ des significations qu’il faut ordonner dans un système cohérent de lecture et celui du plan d’expression dont on nous dit qu’il est et sera difficile à déchiffrer et à mettre à son tour en figures élémentaires. Ceux qui ont essayé de proposer une écriture des mouvements du corps en se basant sur une thématique purement descriptive nous ont montré la voie qu’il fallait éviter de suivre, comme la célèbre kinésique de Ray Birdwhistell.
Ce manque d’écriture sémiologique de la réadaptation a des conséquences multiples dont certaines sont majeures ; c’est une généralité pour la sémiotique, un système de signes ne fait pas que livrer une lecture d’éléments signifiants, elle embraye aussi les pratiques correspondantes dans la logique de cette sémiotique, comme un premier maillon d’une forme de vie professionnelle. Ainsi lire le corps avec la sémiologie médicale en réadaptation veut dire aussi proposer les schémas « médicaux » comme projets thérapeutiques y compris pour la rééducation. Cela correspond à des démarches de type « interventions » comme en médecine où c’est le professionnel qui est (ou pense être) l’acteur du faire et non pas à des démarches fonctionnelles, avec des activités où c’est le sujet des soins qui est l’acteur, le professionnel n’étant plus le héros mais un facilitateur, un adjuvant. Une situation, certes quelque peu nouvelle et moins avenante pour les professionnels de santé qui ont besoin pour leur légitimité sociale et pour leur d’identité d’être reconnus comme les réalisateurs des soins.
Le chemin de crête entre les deux options « médicales » et de « réadaptation » des soins de rééducation est illustré par les nombreuses pratiques « magiques » et les méthodes éponymes qui permettent la poursuite des soins sur le versant des représentations médicales pour le soignant. Dans ces circonstances, l’entrée dans le monde des croyances magiques et les tendances paraphréniques sont communes en rééducation.
5) Dans un premier temps, pour la sémiologie des handicaps, nous avons proposé la mise en mots du plan du contenu qui semble appartenir au registre de l’indicible en recherchant pourtant la médiation du langage (Wirotius 2011) :
Fig. 1. La kinésique de Birdwhistell (1970, tr. Fr. p. 170)
-
il est indéfiniment changeant pour un même sujet selon les moments, les lieux, les interlocuteurs ;
-
il est subjectif et la position du sujet qui observe selon son rôle social lui renvoie des images et des significations différentes ;
-
il représente un registre où il n’y a pas de « signes » élémentaires que l’on peut lister, comme en médecine, dont on peut faire des dictionnaires. Ici tout est gradué avec des effets de seuils ;
-
il n’y a pas de manque perçu sur le plan sémiologique, pas de description attendue pour cette approche clinique, car la langue véhiculaire est présente et reste celle de la médecine commune.
De fait, les processus de catégorisation en réadaptation dès le passage de l’entrée dans les services spécialisés redeviennent le classement par maladies et non par dysfonctionnements corporels.
6) La réadaptation comme champ culturel a ceci de singulier que son absence ne manque pas. La connaissance est intuitive à défaut d’être académique. Il n’y a ainsi, le plus souvent sur le terrain, ni attente, ni recherche, ni angoisse de la confrontation à la méconnaissance. Un des risques de ce registre des soins est de tomber dans les trous si profonds du sens commun, tant l’errance est naturelle et usuelle et la sortie de l’ornière difficile.
1.2. Le projet de l’image filmée
Pour compléter l’approche clinique qui est dominante en réadaptation et qui reste très centrée sur le corps, on pourrait avoir recours à des examens para cliniques, à l’imagerie médicale, à la biologie… mais de fait ces apports sont modestes et renvoient le plus souvent vers les lésions avec peu d’éclairage pour la sémiologie du quotidien en réadaptation.
Si le discours du corps définit le « handicap » dans ses représentations professionnelles alors l’image filmée sonorisée devrait être un témoin essentiel dans la recherche d’une intersubjectivité de l’évaluation. Comment passer de ce regard immédiat, de l’instant et de sa formalisation individuelle pour aller vers une objectivation avec un partage des matériaux signifiants. Le film pourrait représenter ce matériau « objectif » formé d’une substance analysable par tous les interprétants possibles.
2. Les particularités de ce champ de recherche sur le handicap et la réadaptation.
2.1. Les deux modèles des soins selon l’Organisation Mondiale de la Santé
L’Organisation Mondiale de la Santé (OMS) propose aujourd’hui de faire coexister deux modes d’approche des soins : le premier, le plus habituel, le plus classique est lié au concept de maladie, qui partant des symptômes va à la recherche de leur causalité en termes lésionnels puis vers le traitement étiologique, celui de la cause ; le second, plus récent correspond à l’homme fonctionnel avec comme repères terminologiques le « handicap » et la « réadaptation » et comme cible la fonction. Pour rendre compte de ces deux modèles l’OMS a proposé de décrire à côté de la Classification Internationale des Maladies (CIM), la Classification Internationale du Handicap (CIH) devenue la Classification Internationale du Fonctionnement (CIF). L’idée de base étant dans la non pertinence de la notion de maladie pour témoigner des capacités fonctionnelles individuelles.
Le premier modèle centré sur la notion de maladie a pour support tout l’arsenal de l’analyse clinique et paraclinique (radiologie, biologie, anatomopathologie, …) de la médecine, alors que celui dont la cible est l’homme en fonction reste dépendant de l’observation directe du corps dans son déploiement quotidien. Si la maladie existe dans une réalité objective que tous les comptes rendus d’examens énoncent, le handicap se déploie dans l’espace-temps, dans l’instant d’un moment de vie puis s’éteint dans l’alternance fonctionnelle. La transcription de ces moments de vie ne peut guère être rendue par le seul langage même en utilisant au mieux toutes les ressources de la rhétorique classique. Il faut trouver les moyens de figer dans le temps les corps en mouvement, et d’en conserver durablement la trace pour un partage empirique des observations. Alors l’image filmée devient irremplaçable et incontournable. Pourtant si son usage est devenu aisé dans le contexte technique contemporain, sa pratique pose de nombreux problèmes pratiques, techniques, juridiques, que nous proposons d’analyser.
Le vidéogramme permet un accès direct au corps dans un fonctionnement global. Un discours du corps est alors fixé et acquiert une forme d’objectivité, de matérialité car son observation à l’identique peut être reproduite. L’intersubjectivité des observateurs devient un fait matériel. C’est l’analyse macro-analytique plutôt que micro-analytique qui est pertinente en réadaptation.
2.2. La construction du sens en réadaptation
Le type de sémiologie est différent en médecine et en réadaptation : si la pertinence est lésionnelle en médecine, elle est fonctionnelle en réadaptation où les unités minimales que l’on nomme les « signes » en médecine, font place à des ensembles signifiants répondant à l’expérience figurative d’un observateur. Cette différence dans la sémiologie s’inscrit dans une pertinence différente, une absence de signes élémentaires en réadaptation et dans une approche du continu et de la gradation avec l’absence conjointe de catégorisations.
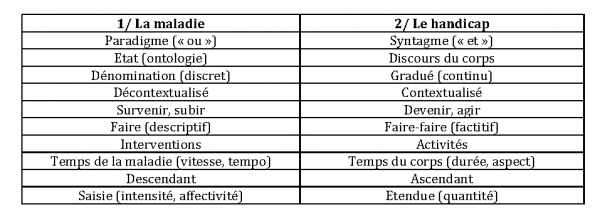
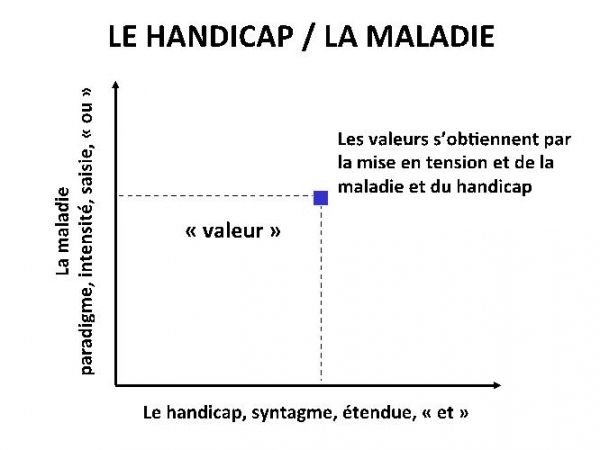
Les deux registres celui de la maladie et du handicap même si les propositions successives de l’OMS tendent à les disjoindre et à les symétriser, ne sont ni séparables ni égales. De fait la construction du sens en réadaptation nécessite la mise en tension et de la maladie et du handicap avec les contributions associées des deux termes.
Tab. 1. Les deux composants de la construction du sens en Réadaptation
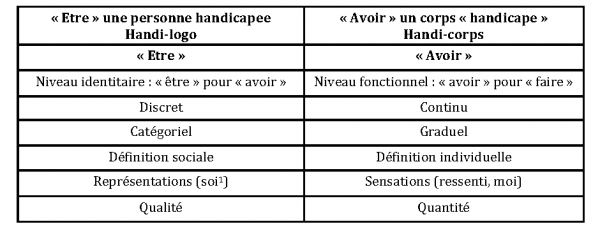
Tab. 2. Les deux regards sur la notion de « handicap »
De son côté le « handicap » correspond à deux notions différentes :
-
le handicap représente d’abord une identité sociale, celle de « personne handicapée », que chaque culture, chaque société définit, et qui vient s’opposer et compléter celle de « personne âgée » parmi les populations socialement ciblées pour être aidées ;
-
le handicap réfère aussi au corps handicapé comme une somme quantifiée de dysfonctionnements. Les deux sens de « handicap » peuvent exister de façon conjointe ou indépendante.
Fig. 2. Les valeurs en réadaptation s’obtiennent par la mise en tension et de la maladie et du handicap.
2. La forme en réadaptation
La forme est un concept central pour la réadaptation puisqu’il unifie les raisons d’entrer dans un parcours de soins spécialisé.
Cette notion que nous allons chercher à mieux cerner est une zone de passage obligée pour entrer dans le champ sanitaire de la réadaptation. En effet c’est la forme (du corps) et ses anomalies qui uniformisent les cadres pathologiques qui vont bénéficier de droit de la réadaptation. En effet, quoi de commun entre une scoliose et une aphasie qui toutes les deux sont référées à la rééducation et de différent entre le langage aphasique et le langage du sujet dément qui n’est pas de façon usuelle proposé à la rééducation. La forme est ainsi visible comme dans la scoliose ou métaphorique comme dans l’aphasie et elle s’oppose au contenu.
Les composantes de la forme sont d’ordre, morphologique, typologique avec un mouvement entre l’intelligible et le sensible. Le premier point est celui d’une enveloppe corporelle qui correspond à des limites et à un contenu. C’est une dimension figurative, visible, apparente du corps. L’analyse est alors statique et dynamique selon les anomalies du contour du corps que l’on étend aux productions vocales lorsque c’est la mise en mots qui est altérée et non le contenu de la pensée. Cette forme corporelle s’oppose selon la tradition au contenu qui lui n’est pas ici interrogé.
Fig. 3. Le tempo, Des formes de vie aux valeurs, Claude Zilberberg, © PUF, 2011.
La forme corporelle est un état du corps en équilibre stable dans la durée, c’est à dire sans changement apparent immédiat, avec un tempo évolutif lent : « Le tempo, sous les modalités de l’accélération et du ralentissement, devient une des conditions de l’apparaître » (Zilberberg 2011).
Ces formes sont comparables d’un sujet à l’autre représentant de formes génériques regroupées par thèmes : on retrouve ainsi les « scoliotiques », les « amputés », les « paralysés » … Lorsque la forme se déploie dans l’espace-temps on observe des mouvements qui correspondent alors à des figures identifiables : marcher, prendre un objet, écrire…
Nous avons ainsi deux concepts :
-
celui de « forme » qui représente une version statique du corps, « une forme stable sensible et perceptible » (Parret 2006, p. 73) ;
-
celui de forme en mouvement ou de « figure » dynamique du corps. Une forme en vie est une figure (Focillon 1934) et ces figures sont pour la réadaptation les composantes des fonctions.
Le contre programme volontiers attendu, dans le sens commun, d’une modification de la forme du corps, est une réponse en termes de « force » pour contraindre à un retour à l’état morphologique antérieur : d’où l’engouement pour la musculation, pour les orthèses de posture… Lorsque la force se déploie dans l’espace-temps cela se nomme un « travail », travail est sans aucun doute l’un des mots les plus utilisés dans les unités de rééducation : on « travaille » le quadriceps, la mémoire, le langage… et en fin de journée la personne soignée dira aussi qu’elle a « bien travaillé ».
3. La fonction
La fonction est l’objet central de la réadaptation, le cœur du processus : c’est la cible et ce qui organise tout le projet et le parcours de soins. L’objectif fonctionnel est à la réadaptation ce qu’est le diagnostic lésionnel pour la médecine (Wirotius 2004).
Le lien forme / fonction est essentiel : comment passer de l’un à l’autre, comment convertir une « forme » jugée inappropriée en « fonction ». Comment passer de la forme modifiée du corps (par exemple une amputation) en une fonction altérée (la perte de la marche qu’il faut retrouver).
La forme est esthétique avant d’être fonctionnelle, et elle a pour qualité associée le beau ou le laid, la fonction a pour qualité associée le bien ou le mal.
La notion de fonction est utilisée de deux façons en réadaptation, d’une part, elle est utilisée pour nommer les fonctions dans un sens physiologique comme dans la Classification Internationale du Fonctionnement de l’Organisation Mondiale de la Santé et d’autre part elle est la voie finale commune de l’évaluation et du sens, c’est le sens du mot fonction dans l’évaluation fonctionnelle. Il y a ainsi deux registres pour la fonction, le champ corporel anatomique, sorte de plan d’expression et le champ corporel sémantisé dans un discours, sorte de plan du contenu. On rejoint là une différence d’approche entre une dimension spécifique (exemple, la fonction visuelle) et une dimension syncrétique qui articule différentes fonctions plus élémentaires en un tout de significations « fonctionnelles ». La fonction (version 1) est comme une caisse à outils que l’on peut concevoir hors de toute utilisation pratique et qui est très proche de faits anatomiques, physiologiques, la fonction (version 2) est un comportement, une action du corps finalisée. Ainsi la fonction concerne le fonctionnement (comment ça marche) et la fonctionnalité (à quoi ça sert). Pour la réadaptation, la fonction – cible est du registre de la fonctionnalité et pas du fonctionnement.
Ainsi, les « cinq sens » sont des composantes des fonctions, mais n’ont pas rang de « fonction ». La vision, l’audition ne sont pas des « fonctions » au sens où nous entendons la notion de fonction (version 2) en réadaptation, dans cette représentation de l’objectif fonctionnel. Rappelons qu’une fonction en réadaptation se déploie dans un carré sémantique composé de 4 pôles : action, prévision, relation (composition), régulation.
Tab. 3. Les composantes de la fonction en réadaptation.
La temporalité est marquée au niveau de la prévision qui articule le maintenant et le futur et de la régulation qui articule l’instant et un futur immédiat. Outre les dimensions spatio-temporelles, on retrouve un axe sensoriel qui articule l’action et sa régulation et un axe mémoriel qui articule relation et prévision.
4. La sémiologie des handicaps
Peut-on mettre en mots une sémiologie des « handicaps » en réadaptation comme on le propose pour la sémiologie des maladies en médecine. Peut-on établir le système des unités pourvues de sens pour en rendre compte dans la langue ?
Quelques points fondent l’ancrage des significations pour la sémiologie des handicaps en réadaptation :
- Note de bas de page 1 :
-
« La sémiotique tensive s’intéresse à un ensemble de phénomènes que leur caractère graduel, continu, dynamique rendrait difficilement accessibles à une approche discontinue, binaire, statique » (Fontanille & Zilberberg 1998, p. 7)
-
La sémiologie médicale commune à visée diagnostique n’a pas de pertinence fonctionnelle. Elle n’est pas utilisable pour le « handicap » et la réadaptation, voire elle peut faire écran en détournant les significations vers les lésions plutôt que vers les fonctions. La fonction n’est alors au plus qu’une déduction liée à la connaissance de la maladie et des lésions en cause et non le fruit d’une lecture pertinente du discours du corps. La sémiologie médicale commune va des symptômes vers les lésions mais n’est pas réversible.
-
S’il y a du sens dans les pratiques professionnelles de la réadaptation au quotidien, alors il y une sémiotique singulière à décrire. L’absence d’écriture ou de sa recherche d’écriture étant liée dans notre hypothèse à l’absence de visibilité des plans d’expression de cette sémiologie. L’accès au sens est direct, son support matériel comme il est habituel est transparent.
-
L’essentiel de cette sémiotique s’inscrit dans le discours du corps dont l’observation est indispensable à la prise d’informations : elle peut être immédiate ou médiatisée par la vidéo.
-
Il s’agit d’une sémiologie hybride car elle utilise des significations du registre de la maladie et du handicap.
-
La sémiologie en réadaptation est comme tous systèmes de signes régissante et de cette lecture naissent deux modèles de soins : le modèle médical où le registre, de la « forme » à retrouver, des interventions et du faire professionnel se déploient et le modèle de la réadaptation où le faire-faire, la fonction, et les activités sont convoqués.
-
La fonction est l’ultime niveau sémantique pour les objectifs comme pour l’évaluation des résultats.
-
Le sens nait de l’observation de la globalité avant l’analytique : nous sommes dans un registre non pas « bottom-up » mais « top-down » où il faut d’abord lire la fonction d’ensemble dans son déroulement. Analyser la marche, fonction très emblématique de la réadaptation, suppose que l’on observe le sujet lors de la marche avant d’aller vers des composantes plus analytiques. La connaissance de la marche ne viendra jamais de la lecture de données analytiques sur les articulations, les muscles, la sensibilité.
-
Le sens nait de l’observation d’un parcours de soins rééducatif, d’un temps qui s’analyse en termes de durée, d’aspect (accueil – soins – sortie), de tempo, avec comme dynamique la conversion « forme » du corps vers la fonction.
-
Les éléments signifiants en réadaptation ne sont pas des « signes » comme en médecine, mais correspondent à une analyse où la gradation et la sémiotique tensive, le contexte (temporalité, spatialité), les modalités du « faire », en sont les supports théoriques1.
-
La catégorisation est alors singulière quittant la catégorie des maladies, domaine du nommable et du numérable vers la catégorie floue des « handicaps » domaine du mesurable et du prototype.
5. Le vidéogramme en réadaptation
Le vidéogramme en réadaptation permet dans ce contexte professionnel singulier de fixer un comportement, de faire d’un moment fonctionnel fugace un objet figuratif durable qui marque à un moment donné un parcours de soins, un niveau de performance motrice, langagière…
Le terme de « vidéo » représente l’image filmée sonorisée liée à l’usage de caméras qui numérisent les images et sont disponibles sous des formats communs. La qualité des images, la possibilité de les réaliser en intérieur sans lumière ajoutée permet cet usage technique sans recours à un usage professionnel du cinéma.
- Note de bas de page 2 :
-
Voir: www.atih.sante.fr.
Un fait nouveau apparaît dans le nouveau catalogue des actes spécifiques de rééducation – réadaptation du 30 mars 2012 (Agence Technique de l’Information sur l’Hospitalisation2), l’enregistrement du son et/ou de l’image est mentionné dans les pratiques d’évaluation.
De la même façon, les revues du domaine de la Réadaptation sollicitent en complément des articles médicaux plus classiques, des vidéos alors mis en ligne en complément de l’écrit. Dans les informations aux auteurs, il est précisé que les « personnes identifiables » doivent avoir signé un consentement éclairé.
5.1. Les principes
Lorsque l’on filme des actions de santé qui caractérisent les représentations médicales, le héros des soins est le professionnel, le chirurgien lors d’une intervention au bloc opératoire, avec les actes qu’il réalise dans un décor conventionnel. En réadaptation, l’ethos professionnel est différent, le héros est le sujet soigné, ses modes d’action, de déplacement, de communication, son évolution fonctionnelle dans le temps. Ce déplacement du rôle du « héros » soignant vers le « héros » soigné est l’une des caractéristiques de la clinique en réadaptation.
Fig. 4. L’enregistrement du son et/ou de l’image. Extrait (p. 23) du Catalogue Spécifique des Actes de Rééducation Réadaptation, 2e partie, « Les actes de rééducation-réadaptation, Agence Technique de l’Information sur l’Hospitalisation
Les questions posées par l’usage des vidéogrammes, ne sont pas pour l’essentiel, liées à la production des vidéos car ces réalisations sont rapides, peu couteuses, aisées à obtenir y compris pour l’accord des sujets filmés. Les difficultés commencent dès la fin de l’enregistrement : comment conserver ces vidéos, et structurer une bibliothèque d’images, protéger des documents sensibles, les utiliser dans la pratique quotidienne, les exploiter professionnellement.
Fig. 5. La vidéo pour les versions électroniques d’articles scientifiques. La revue PMR: The journal of injury, function and rehabilitation (www.pmrjournal.org) est le journal officiel de l’American Academy of Physical Medicine and Rehabilitation. © Elsevier.
5.3. La typologie des vidéogrammes
Ces films sont réalisés en séquences courtes. Pour illustrer cette notion, nous donnons la synthèse de 101 films de 40 sujets accueillis dans une unité de soins correspondant au stockage de 14 giga-octets de mémoire informatique et à un total de 6 heures d’enregistrement, soit une moyenne de 3,5 minutes par séquence. 30 % des vidéos font moins d’une minute et 66 % durent moins de 2 minutes. La durée des séquences vidéo est variable selon les thèmes : pour la verticalité et la marche ou les déplacements, une durée de 1 à 2 minutes est suffisante. Ces réalisations en durée sont le fait d’une pratique empirique qui devra être expliquée et validée pour optimiser cette durée d’enregistrement.
Les films sont ponctuels, le fait d’une seule réalisation pour un même sujet, ou ce sont des films répétés, à des temps évolutifs successifs pour apprécier des changements, les évolutions des comportements tant pour les patients, leur entourage que pour les équipes. Le rythme utile de répétition des séquences vidéo pour un même sujet est estimé d’environ 1 mois, pour que des changements de comportements puissent être notés.
C’est en effet autour de la perception des changements fonctionnels que s’organisent les choix dans la poursuite ou l’arrêt des soins en réadaptation. Cette approche de l’image a-t-elle une valeur pratique pour apprécier les changements, les évolutions ?
La typologie des actions filmées est la suivante
-
Les mouvements du corps avec la verticalité, les déplacements, la marche. L’action est soit intransitive (marcher, sauter, courir, faire…) et alors volontiers réflexive (se déplacer, se verticaliser) soit transitive (marcher avec des cannes) ;
-
Les activités gestuelles, manuelles ;
-
La conduite automobile lors des essais de conduite sur route qui sont filmés par un passager à l’arrière du véhicule ;
-
La déglutition, lors de la radio déglutition ;
-
Les récits des patients sur leurs difficultés visuelles, leur communication et leur langage (aphasie).
Les activités éloignées des objectifs fonctionnels communs ont moins de pertinence que celle ayant cette finalité. Par exemple les images de déplacements debout sont plus informatives que celles d’une gestuelle non finalisée comme de mettre avec la main des cônes les uns sur les autres.
Dans quelles situations pratiques réaliser ces films, dans quel décor et quel environnement ? Faut-il proposer un lieu dédié bénéficiant d’un cadre technique singulier (l’équivalent d’une salle de radiologie) ou au contraire laisser le cadre de vie ordinaire des services de réadaptation. A quel moment de la journée ? Faut-il donner un aspect scientifique au contexte de l’enregistrement par sa standardisation ? Par exemple avoir toujours les mêmes actions comme le lever (lit – debout, assis – debout), la marche, la relation à autrui, la relation aux objets, … Ou bien le type de séquence n’a-t-il que peu d’importance, toute action filmée pouvant exprimer la même qualité et quantité d’informations pour le professionnel ?
Parmi les activités pertinentes à analyser, il a celles qui sont très investies comme la verticalité et les déplacements. Ces deux activités sont très bien représentées par le film vidéo. Il y a la question de la généralisation des possibilités fonctionnelles à partir du film. En quoi une courte séquence filmée se montre-t-elle représentative de l’ensemble d’un comportement. Comment extrapoler ce qui est possible de faire versus ce qui serait impossible ou difficile de faire ? Comment dériver vers des actions qui ne sont pas montrées ? Quelles seraient les actions génériques à filmer ?
Les cinq partenaires de la séquence sont ceux d’un scénario avec
-
le sujet soigné qui est le héros de la séquence, l’agent principal de l’action qui se déroule ;
-
l’objet qui est investi, comme la marche, la communication ;
-
le professionnel qui accompagne et sollicite l’activité filmée
-
le décor qui est celui du fond sur lequel se détachent les personnages avec divers accessoires : les barres parallèles, le gymnase, la salle d’ergothérapie, le couloir, la piscine, les lieux de soins infirmiers…
-
l’histoire qui est racontée dans un espace – temps : par exemple, le sujet est accompagné de deux soignants vers des barres parallèles d’un gymnase puis il marche en s’aidant d’un appui et il parcourt les barres à plusieurs reprises et il s’assoie.
Quels éléments sont possibles à analyser sur l’image filmée ? Le mouvement : la posture, les gestes, les déplacements sujet par rapport à l’objet investi. La temporalité est essentielle avec un tempo lent ou vif. Les compétences modales s’expriment dans les diverses modalités du faire.
Les séquences filmées nous informent aussi sur l’identité topique des sujets : âge, sexe, pathologie, poids...
Certaines des fonctions sont mal représentées par les films, comme les fonctions fondamentales dans leur ensemble mis à part la fonction cardio-respiratoire. Elle est un observable sur les films, selon l’aspect du sujet qui réalise des efforts, qui parle. La dyspnée, l’essoufflement sont des comportements apparents. La cognition est possible à analyser, en particulier le langage en couplant action et écoute de la parole du sujet.
La syntaxe fonctionnelle qui correspond à l’interaction des différentes fonctions est peu mise en scène.
Ce document permet par sa répétition une évaluation fonctionnelle « objective » dans le sens où elle peut être partagée. Elle permet un partage de l’analyse fonctionnelle des compétences des sujets entre les professionnels. Elle est une mémoire que l’on peut estimer « objective » car une même séquence peut être vue et commentée. L’utilisation des images au sein d’une équipe est à l’évidence l’un des points essentiels de la méthode. Ce sont des séquences « objectives » qui matérialisent un sujet dans ses compétences comportementales. Pourra-t-on proposer une catégorisation des situations fonctionnelles à partir des films ?
5.3. Les questions pratiques techniques et juridiques
Le corpus réalisé correspond à des séquences assez courtes et jamais les professionnels ne trouvent insuffisantes la durée des vidéos
Ce coût du matériel pour réaliser ces vidéogrammes est faible, avec pour l’essentiel celui des achats premiers avec peu de frais secondaires. Les achats de la caméra, de l’ordinateur (stockage), des logiciels (gestion des séquences filmées, floutage…), d’un vidéoprojecteur (facultatif) ont un coût de 1000 à 2000 euros, ce qui, comparé au moindre matériel à vocation médicale, est modeste.
Les questions « éthiques », ici entendues dans le registre des utilisations faites de ces images, sont posées. Les refus d’images sont exceptionnels. Le film est devenu commun : on filme des interventions, des fibroscopies, des échographies… mais ces images restent « impersonnelles » car elles ne sont rattachées à leur propriétaire que par l’association de l’image et du nom du sujet. L’identité est celle d’une maladie, pas celle d’une personne en action.
Au sein d’une équipe de soins et pendant le parcours de rééducation, l’usage de la vidéo comme outil thérapeutique est possible, mais dès que l’image franchit ces limites symboliques, elle doit anonymiser les personnes. Plusieurs techniques simples sont disponibles avec le floutage, la mosaïque sur les visages ou la transformation en silhouette pour styliser les contours des personnages, des décors. Comment alors conserver à l’image modifiée ses vertus d’information sur les capacités fonctionnelles tout en neutralisant l’identification du sujet, sa reconnaissance possible par l’autre ? Il pourrait y avoir une contradiction entre le fait de styliser le sujet et de vouloir représenter un aspect pertinent du discours du corps. Par exemple, la présence à l’autre est liée pour une part importante à la vue du visage et à son expression. En modifiant l’accès au visage, élément premier d’identification d’un sujet, que perturbons-nous dans l’analyse du corps handicapé ? La mosaïque est localisée aux visages, l’effet silhouette est diffusé plus largement sur les sujets et le décor. La voix comme élément d’identification doit-elle être tout autant déstructurée ?
5.4. Quels usages pour les vidéogrammes
Peut-on travailler sur des films de patients non connus de l’équipe ? Quel intérêt dans la communication entre hôpitaux par rapport aux capacités des structures à accueillir tel patient selon ses difficultés fonctionnelles ? Peut-on extrapoler la lecture de ces vidéogrammes vers les capacités d’autonomie des patients dans les activités de la vie quotidienne, qui est corrélée aux quantités d’aides humaines pour gérer les soins de base ?
Quel rôle pédagogique en serait attendu ? Peut-on en organiser la lecture de façon structurée pour « former » des professionnels à cette lecture de l’image vidéo en Réadaptation ? Peut-on les utiliser pour l’enseignement de cette discipline, pour expliquer ce champ sémiologique aux étudiants des diverses disciplines du champ sanitaire.
La vidéo analyse l’évolution des performances dans le temps en termes d’amélioration ou de péjoration. Les durées sont longues et les évolutions très progressives. De ce fait la mémoire du professionnel ne peut que difficilement au fil des mois comparer les situations cliniques.
Cette notion serait fondamentale pour les équipes d’accueil en Réadaptation pour le suivi clinique et le devenir social. Le vidéogramme réalisé en milieu spécialisé pourrait alors remplacer des visites au domicile pour l’analyse des composantes fonctionnelles des sujets, dans le cadre des aides financières par exemple. Il faudrait pouvoir crypter les images transmises d’un milieu professionnel à l’autre et que ces images ne puissent ni être stockées, ni conservées par les destinataires.
L’effet film est remarquable, le sujet sait qu’il est filmé, puisqu’il voit la caméra. Le sujet filmé donne l’impression pour celui qui connait ses performances usuelles, d’optimiser son comportement et ses réalisations. On peut se demander si cette tendance à l’optimisation des conduites est la plus commune ou si des effets inverses peuvent aussi se produire.
Conclusions
Un vidéogramme selon la définition commune désigne un enregistrement de signaux ou données vidéo mémorisé sur un support de sauvegarde ou de stockage. Il dispose également le plus souvent, de données sonores (audio) associées à l'image.
Le champ de la santé représenté par les concepts de « handicap », de « fonction », de réadaptation » qui s’opposent à ceux de « maladie » et de « lésion », de guérison » n’a pas une modélisation stable de sa sémiologie. Dans ce champ de recherche, l’apport du vidéogramme est une étape complexe mais essentielle qui permet d’accéder aux formes, aux figures, aux fonctions corporelles qui constituent le cœur des significations cliniques de cette autre modélisation de la santé.
La mise en mot de l’expérience clinique en réadaptation semble insuffisante pour rendre compte du corps en action et l’image trouve ici une place privilégiée même si les difficultés théoriques et techniques sont présentes. Comme le souligne Jacques Fontanille (1999) la description des langages non verbaux reste un défi.
Si on peut établir les "langues" d’un langage verbal, on est bien loin du compte pour ce qui concerne la peinture, l’opéra ou la gestualité ; on se demandera même si l’entreprise, qui consisterait à établir le système des unités pourvues de sens, a quelque pertinence dans le cas des langages non verbaux. Et même, si elle en avait une, il nous faudrait, tout comme pour les langages verbaux, attendre encore quelques siècles, sinon quelques millénaires, avant que la nécessité d’une traduction entre systèmes – comme ce fut le cas entre le système de l’oral et le système de l’écrit – donne lieu à un découpage stable des unités et à la production de grammaires acceptables (Fontanille 1999, p. 26)
Notre expérience de terrain souligne que l’usage de la vidéo en réadaptation est utile, sans doute irremplaçable, tant pour l’analyse immédiate des situations cliniques que pour apprécier l’évolution. Sa mise en place pratique doit se poursuivre en parallèle à sa théorisation sémiotique, pour que la réadaptation ne soit plus une science sans image.